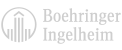Nesvádějme dušnost na stáří a věřme svým pacientům
Seniorka jinak v dobrém stavu dlouhodobě trpěla dušností. Tento příznak byl praktickým lékařem bagatelizován a kardiologa navštívila až po dlouhé době od začátku obtíží.
Po nasazení adekvátní léčby v kombinaci s empagliflozinem pak došlo k výraznému zlepšení stavu pacientky a pacientka byla schopná opět provozovat své oblíbené volnočasové aktivity a věnovat se vnoučatům.
Anamnéza
Pacientka ve věku 81 let je ve starobním důchodu, před ním pracovala jako sekretářka. Je vdova, bydlí sama v bytě, je naprosto soběstačná. Matka zemřela v 70 letech na cévní mozkovou příhodu, otec tragicky. Do prodělání infarktu myokardu kouřila, poté přestala. Trpí arteriální hypertenzí, hyperlipidemií, obezitou I. st., diabetes mellitus 2. typu, ischemickou chorobou srdeční. V únoru 2017 prodělala infarkt myokardu bez ST elevací. Byly jí implantovány lékové stenty (RIA, RCx). Dále trpí chronickým onemocněním ledvin (G3a). V únoru byla provedena echokardiografie: EF LK 55 %, mitrální regurgitace do střední významnosti, lehká trikuspidální regurgitace, známky lehké klidové PH, degenerativní změny chlopní. Užívá perindopril (5 mg 1× denně), metoprolol (100 mg 1× denně), kys. acetylsalicylovou (100 mg 1× denně), rosuvastatin (10 mg 1× denně), metformin (500 mg 2× denně).
Rizikové faktory
Neovlivnitelným rizikovým faktorem je věk 81 let a rodinná anamnéza. Dalším rizikovým faktorem bylo kuřáctví, nyní zanechané, a další komorbidity uvedené v osobní anamnéze.
Nynější onemocnění
Pacientka, do té doby vitální seniorka, navštívila pro zhoršování dušnosti praktického lékaře. Ten situaci bagatelizoval a vyhodnotil tak, že v jejím věku, s nadváhou a dalšími komorbiditami je to „normální“. Pacientka se dostala do kardiologické ambulance až po 1,5 roce od začátku potíží.
Objektivní vyšetření
Pacientka v posledním cca 1,5 roce popisuje výrazné zhoršení námahové dušnosti, dle jejích slov „nezvládá to, co doposud“ a nestačí s dechem. Proto byla odeslána do kardiologické ambulance. Zadýchá se při minimální námaze a taky běžných denních činnostech. Otoky dolních končetin nemá, bolesti na hrudníku a další kardiální symptomy nemá. V klidu je eupnoická, při řeči se lehce zadýchá, je lucidní, plně orientovaná, akce srdeční je pravidelná, systolický šelest, TK 150/100, plíce alv., břicho nebolestivé, peristaltika +, bez hmatné rezistence, BMI 31,2. EKG: SR, AV I°, ST-T bez patologie. Laboratoř: iontogram norma, krevní obraz norma, cholesterol 5,2 mmol/l, LDL 2,1 mmol/l, urea 12 mmol/l, kreatinin 142 μmol/l, eGFR: 51 ml/min, HbA1C 52 mmol/mol, NT-pro-BNP: 1021 ng/l. ECHO: dobrá systolická funkce levé komory s ejekční frakcí 50 %, lehká koncentrická hypertrofie stěn, středně významná mitrální regurgitace, lehká dilatace levé síně (LAVI 38 ml/m2), známky lehké klidové PH, e/e’ ratio: 18.
Diagnóza
Akutně dekompenzované chronické srdeční selhání se zachovanou ejekční frakcí (HFpEF), NYHA II–III.
Průběh terapie
Na podkladě výsledků klinického vyšetření, laboratorních hodnot a echokardiografie byla stanovena diagnóza dekompenzovaného HFpEF a byla nasazena adekvátní léčba. Diagnóza byla podpořena i stanovením skóre H2FPEF (obr. 1).
Obr. 1 Stanovení skóre H2FPEF
Do kombinační terapie byl zařazen empagliflozin. S odstupem tří měsíců po jeho nasazení došlo k výraznému ústupu dušnosti, avšak pacientka se ještě necítila úplně bez potíží. Po šesti měsících se již cítila velice dobře a dle jejích slov „zvládá opět vše jak dříve“. Zároveň došlo k poklesu hmotnosti o 7 kg a ke zlepšení kompenzace diabetu, s poklesem HbA1C o 8 mmol/mol, dále došlo ke snížení hodnoty NT-pro-BNP z původních 1021 ng/l na 284 ng/l a k elevaci eGFR z 51 ml/min na 59 ml/min. Došlo také ke zlepšení kontroly hypertenze (obr. 2).
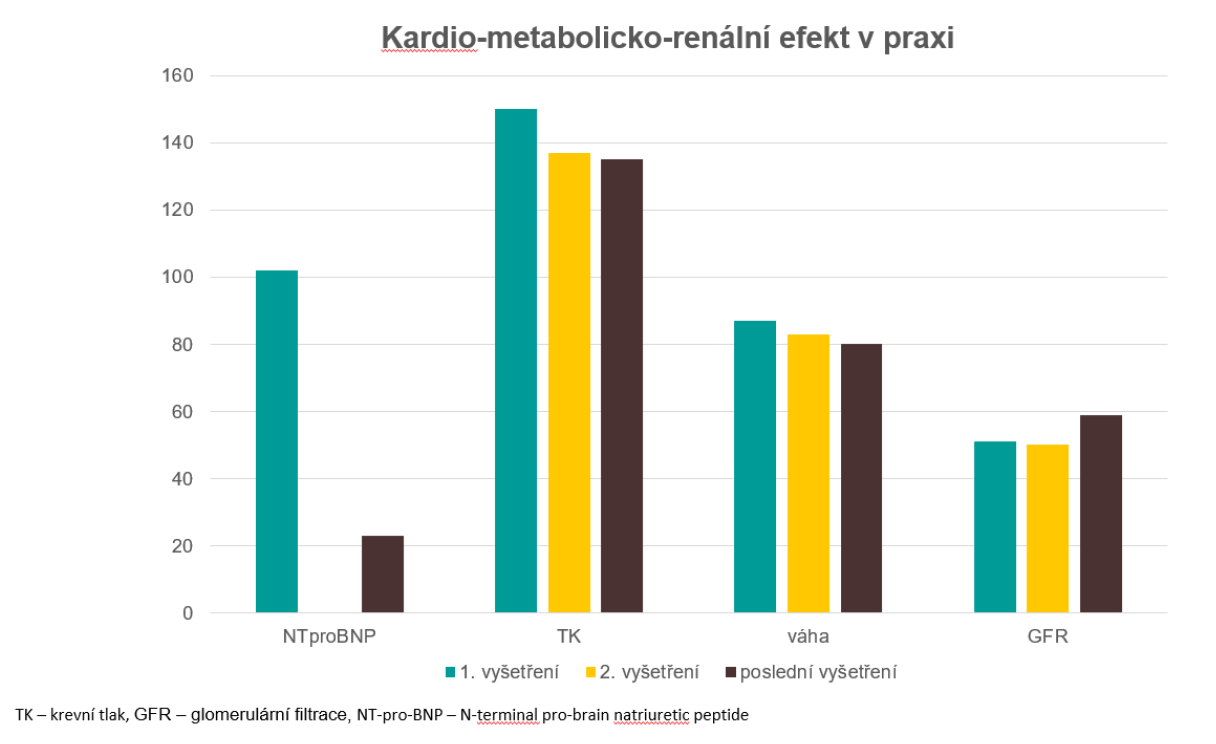
Obr. 2 Grafické znázornění zlepšení všech parametrů v průběhu léčby
Závěr
Léčba je úspěšná a klinický stav pacientky se výrazně zlepšil. Poslední kontrolu v ambulanci absolvovala koncem září 2024 a svůj stav si pochvalovala. V létě absolvovala dokonce i dovolenou s vnoučaty, opět začala jezdit do obchodu na kole a účastní se v klubu důchodců dalších aktivit, které musela přechodně pro dušnost přerušit. Popsaná kazuistika poukazuje na možnou bagatelizaci potíží našich pacientů. Držme se starého osvědčeného hesla, že pacient nám pečlivým odebráním anamnézy s podrobným vyslechnutím jeho potíží „sdělí“ sám 80 % diagnózy, a proto věřme svým pacientům vše, co nám říkají. Dalším výstupem z kazuistiky je snaha o odeslání pacienta ke specializovanému vyšetření co nejdříve, kdy je možné nasadit adekvátní terapii, dle recentních doporučení a guidelines.