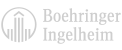Praktické skúsenosti s anifrolumabom pri liečbe systémového lupus erythematodes
Kazuistika popisuje 28-ročnú pacientku so systémovým lupus erythematodes s výraznými kožnými a slizničnými prejavmi, u ktorej zlyhala viacerá predchádzajúca liečba vrátane biologík.
Systémový lupus erythematodes (SLE) je chronické autoimunitné ochorenie, ktoré postihuje rôzne orgánové systémy a prejavuje sa širokým spektrom klinických symptómov. Jedným z najčastejších prejavov sú kožné lézie, ktoré výrazne znižujú kvalitu života pacientov a môžu viesť k trvalému poškodeniu kože. V tomto článku predstavujeme kazuistiku 28-ročnej pacientky so SLE, u ktorej došlo k výraznému zlepšeniu stavu po nasadení biologickej liečby anifrolumabom. Tento prípad ilustruje možnosti modernej terapie pri refraktérnych prejavoch ochorenia a zdôrazňuje význam individualizovaného prístupu k liečbe.
Klinický obraz a anamnéza pacientky
Pacientka, 28-ročná žena, od r. 2019 liečená na systémový lupus erythematodes. V osobnej anamnéze uvádza anxiózno-depresívny syndróm a bronchiálnu astmu, zatiaľ čo v rodinnej anamnéze sa vyskytujú viaceré autoimunitné ochorenia, ako diabetes mellitus 1. typu, psoriáza, celiakia a vzdialená príbuzná so SLE. Pri stanovení diagnózy dominovali kožné prejavy, sprevádzané aftóznou stomatitídou, padaním vlasov, subfebrilitami, artralgiami, migrujúcimi artritídami.
Laboratórne vyšetrenia potvrdili miernu leukopéniu, typickú autoprotilátkovú aktivitu (pozitívne anti-dsDNA, anti-Sm, anti-RNP) a hypokomplementémiu C3. Histologické vyšetrenie kože opakovane ukázalo interface dermatózu, avšak nález nebol jednoznačne špecifický.
Počiatočná liečba a jej limity
Od júla 2019 bola pacientka liečená viacerými terapeutickými modalitami, ktoré však nepriniesli dostatočnú kontrolu nad ochorením. Dlhodobá kortikoterapia vysokými dávkami prednizónu viedla k závažným nežiaducim účinkom, ako sú katarakta, glaukóm, depresia, manifestná osteoporóza s kompresnou fraktúrou L1 a opakované infekcie. Pacientka úžívala štandardnú terapiu hydroxychlorochínom, krátkodobo jej bol podávaný cyklosporín A (zastavené pre intoleranciu), azatioprín (ukončené pre zhoršené slizničné ulcerózne prejavy) a aj metotrexát (zastavené pre zhoršenie slizničných prejavov). Nasadenie biologickej liečby belimumabom priniesol po jednom podaní výrazné zhoršenie kožných a slizničných prejavov spolu s neutropéniou, preto bola terapia ukončená. Intermitentné intravenózne podávanie metylprednizolónu bolo spojené s výskytom herpes zoster. Následne bola nasadená liečba rituximabom od júna 2021 do septembra 2024, ktorá priniesla čiastočné zlepšenie kožných a slizničných prejavov, avšak pacientka trpela opakovanými infekciami, vrátane gastroenteritídy, bronchopneumónie, sialoadenitídy a urogynekologických infekcií. Vzhľadom na pretrvávajúcu aktivitu ochorenia a vysoké dávky kortikoidov bol stav pacientky naďalej neuspokojivý.
Vzhľadom na zlú toleranciu predchádzajúcich liečebných režimov a pretrvávajúcu aktivitu ochorenia bolo v apríli 2025 rozhodnuté o nasadení anifrolumabu, biologickej liečby zameranej na blokádu biologickej aktivity interferónu typu I. Liečba bola iniciovaná dávkou 300 mg každé 4 týždne, pričom náklady hradila pacientka sama.
Priebeh a výsledky liečby anifrolumabom
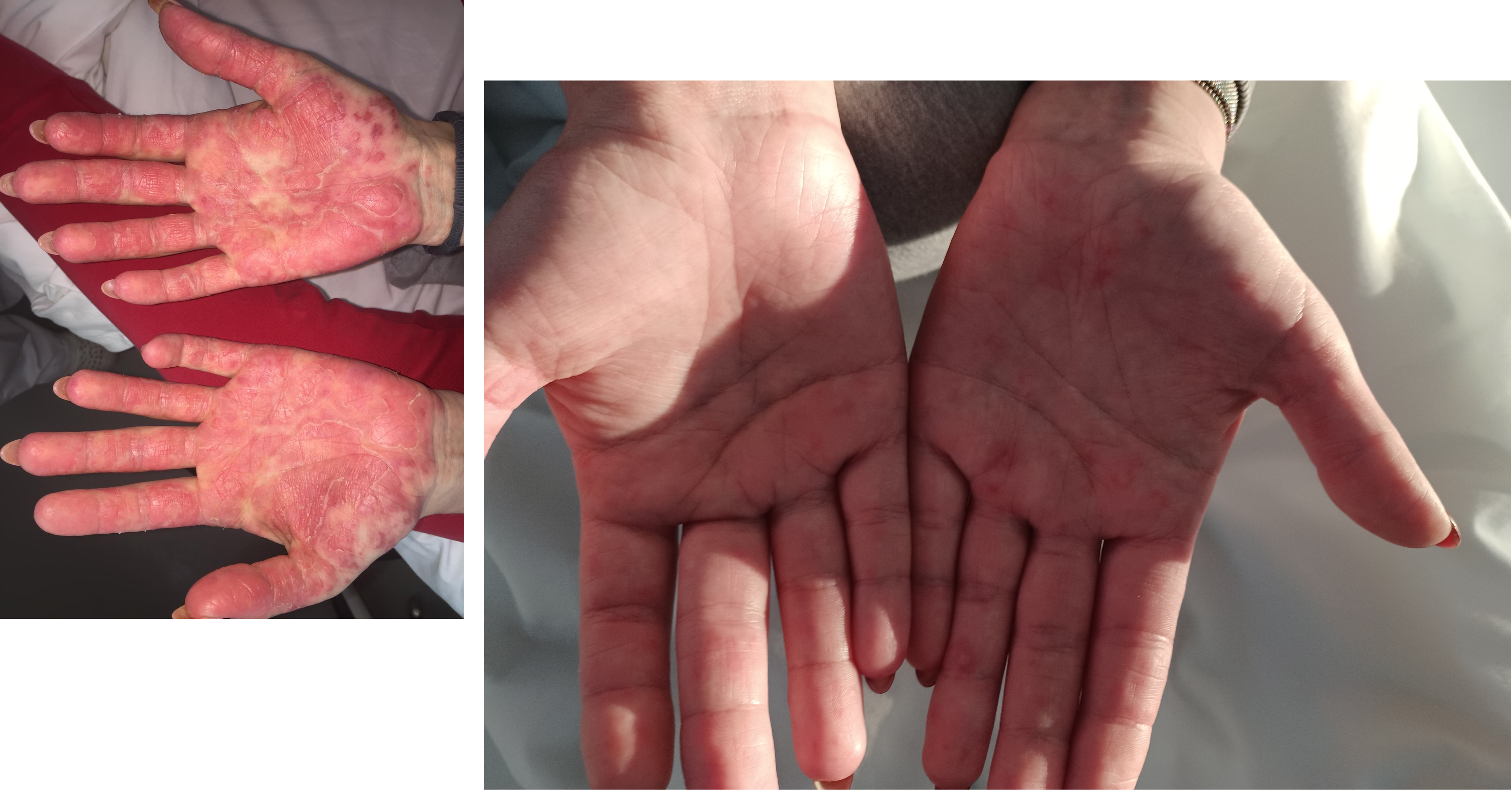
Už po prvej dávke anifrolumabu (máj 2025) došlo k viditeľnému zlepšeniu kožného nálezu a zmierneniu aft v ústnej dutine. Dávka prednizónu bola znížená, čo signalizovalo prvý krok k redukcii kortikoidov. Po štyroch mesiacoch liečby (august 2025) boli kožné a slizničné prejavy úplne sanované, nedošlo k žiadnym infekciám a laboratórne parametre ukázali úpravu hypokomplementémie C3. Dávka prednizónu bola ďalej postupne znižovaná. Po šiestich mesiacoch (október 2025) pretrvávalo zlepšenie kožných a slizničných prejavov, avšak po výskyte respiračného infektu liečeného antibiotikami a prejavov podozrivých na hypokorticizmus (hypotenzia, vertigo, nočné potenie) bolo potrebné dočasne zvýšiť dávku prednizónu. Liečba anifrolumabom bola na mesiac kvôli infektu pozastavená (Nežiaduci účinok bol hlásený: CH-01006259A), čo viedlo k parciálnemu návratu kožných zmien. Po reiniciácii liečby v novembri 2025 bola zaznamená laboratórne glykémia 1,7 mmol/l po vypití energetického nápoja, bez klinických prejavov hypoglykémie. V dôsledku toho bola pacientka hospitalizovaná za účelom endokrinologického testovania. Príčina bola identifikovaná ako kombinácia centrálneho hypokorticizmu z útlmu osi a posthyperglykemickej hypoglykémie. Dávka prednizónu bola upravená s plánom pomalšej redukcie.
Diskusia a záver
Tento prípad ilustruje výzvy spojené s liečbou refraktérneho systémového lupusu erythematosus, najmä pri dominujúcich kožných prejavoch. Napriek zlyhaniu viacerých konvenčných imunosupresív aj biologickej liečby belimumabom a rituximabom priniesol anifrolumab rýchly nástup účinku a výrazné zlepšenie klinického stavu pacientky. Zlepšenie kožných a slizničných prejavov, ako aj možnosť redukcie kortikoidov, sú v súlade s výsledkami z klinických štúdií TULIP-1 a TULIP-2, ktoré preukázali účinnosť anifrolumabu u pacientov so stredne závažným až závažným SLE. Podľa odporúčaní EULAR z roku 2023 je anifrolumab odporúčaný ako druhá línia liečby pri aktívnych kožných prejavoch, ak zlyhá prvá línia zahŕňajúca lokálne glukokortikoidy, antimalariká a systémové kortikoidy.