Atopická dermatitida v kontextu atopického pochodu
MUDr. Mojmír Račanský, oddělení alergologie a klinické imunologie, Fakultní nemocnice Olomouc
Atopická dermatitida je definována jako chronické neinfekční zánětlivé onemocnění kůže s vysokou variabilitou průběhu a morfologie kožního postižení. Typicky je provázeno urputným svěděním kůže, suchostí pokožky a rozvojem dermatitidy různého rozsahu. U 70 % pacientů jsou projevy atopické dermatitidy přítomny již před 6. rokem života, kdy je nejvíce postižena kategorie dětí do 3 let věku.
Multifaktoriální patogeneze onemocnění
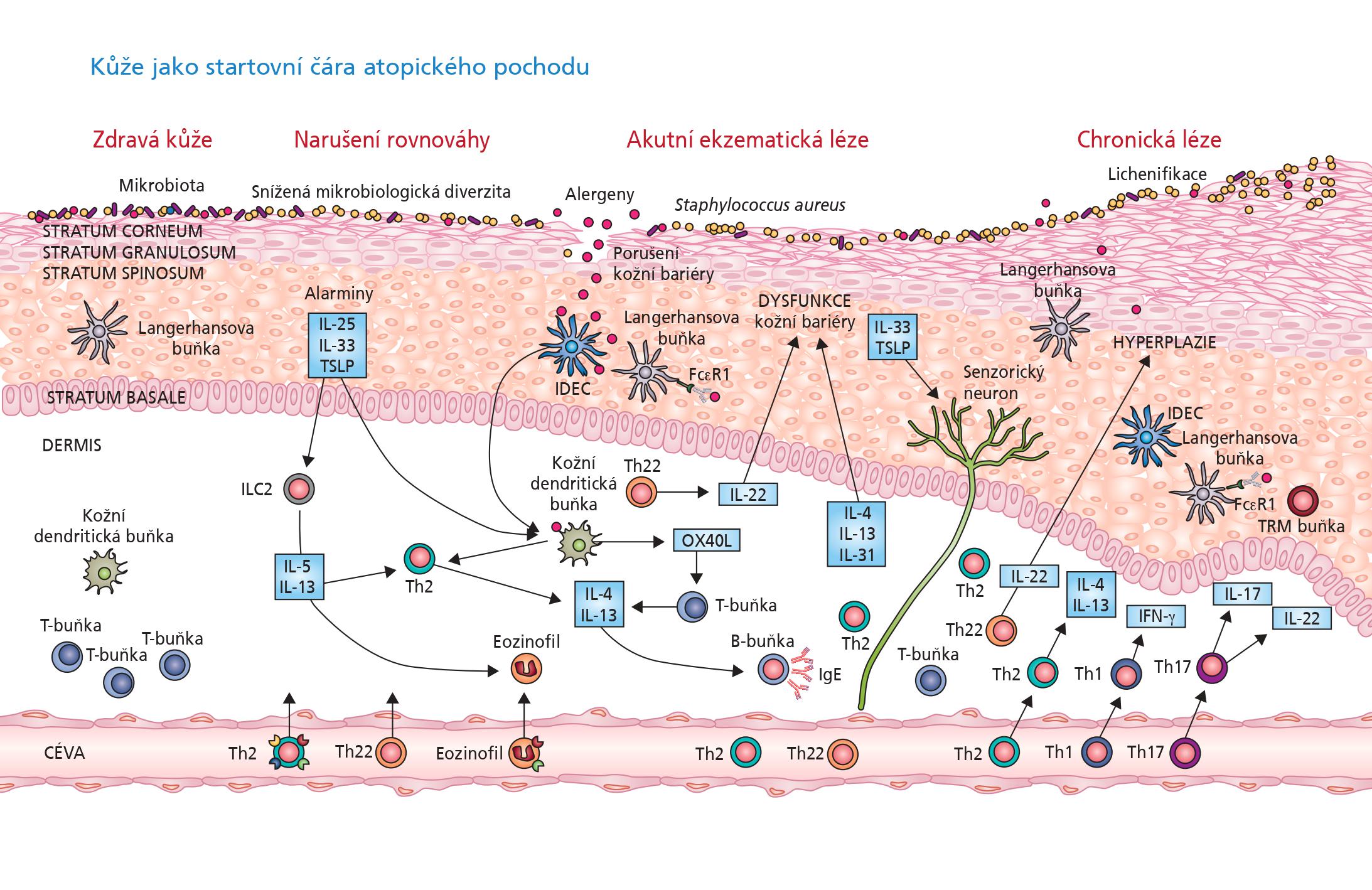
V patogenezi atopické dermatitidy se uplatňují faktory genetické a environmentální. Genetická dispozice je velmi komplexní. Na jejím podkladě dochází ke strukturálním změnám kůže, které vedou k poruše bariérové funkce pokožky (porucha vyzrávání keratinocytů a integrity kožní bariéry, přemíra kožních serinových proteáz, změna složení ceramidů atd.). Kvůli zvýšenému prostupu cizorodých látek skrze poškozenou bariéru dochází k výrazné stimulaci složek imunitního systému, bohatě zastoupeného v silně vaskularizované podkožní tkáni. Důsledkem je vznik zánětu. A právě tento zánět je podkladem klinických projevů atopické dermatitidy. Nelze opomenout ani vliv mikrobiomu, který zásadním způsobem ovlivňuje aktivitu onemocnění. V neposlední řadě je nutno uvést též vliv stravovacích návyků a životního stylu pacienta obecně.
Od antigenu k alergenu
Celá výše zmíněná a značně zjednodušená komplexní změna vlastností kožní bariéry vede k rozvoji patologické zánětlivé odpovědi. V případě zvyklé odpovědi na antigen dochází v první fázi k aktivaci mechanismů vrozené imunity. Tato reakce není specifická vůči danému agens. Dochází k aktivaci komplementové kaskády, aktivaci neutrofilů, makrofágů a dendritických buněk. Potenciální patogen je zpracován a prezentován specializovaným buňkám adaptivní imunity. Tyto následně cíleně reagují pomocí tvorby protilátek a diferenciace specializovaných T-buněčných linií. A právě zde dochází u geneticky disponovaných jedinců ke změně. Namísto standardní odpovědi, mediované převážně Th1-lymfocyty, nastupuje akcelerovaná Th2-odpověď. Při její aktivaci hrají důležitou roli alarminy (TSLP – thymický stromální lymfopoetin, IL-25, IL-33), přirozené lymfoidní buňky 2. typu, eozinofily a další cytokiny amplifikující celou zánětlivou reakci (IL-4/IL-13, IL-5, IL-17). Z antigenu se stává alergen.
Prvotní kontakt s ním nazýváme senzibilizací. Následně dochází k produkci pro alergen specifických IgE protilátek a pro alergen specifických T-lymfocytů. Pokud není včas zahájena adekvátní léčba, zánět se stává chronickým. Zde se již plně uplatňují Th1-lymfocyty, Th17-lymfocyty, interferon gamma, IL-5 a IL-12, které vedou svým destruktivním působením k poruše přirozené funkce dané struktury.
Atopická onemocnění a atopický pochod
Je nezbytné si uvědomit, že popsaná imunopatologická odpověď není lokalizovaná pouze na kůži. Jedná se o systémový prozánětlivý stav. Onemocnění, v jejichž rozvoji se tato imunopatologická reakce uplatňuje, nazýváme atopická. Řadíme mezi ně atopickou dermatitidu, alergickou rýmu, bronchiální astma, potravinové alergie či eozinofilní ezofagitidu. Jejich manifestace přichází v typickém časovém sledu, který je označován jako atopický pochod. Jako první se rozvíjí atopická dermatitida, časně následovaná potravinovou alergií, později bronchiálním astmatem a nakonec alergickou rýmou. Tuto skupinu onemocnění často bagatelizujeme. Pokud však nejsou adekvátním způsobem diagnostikována a léčena, mohou vést v důsledku působení chronického zánětu k rozvoji nevratných změn postižených orgánových soustav.
Prvním krokem v atopickém pochodu je genetická predispozice, druhým potom fáze senzibilizace. Dle aktuálních poznatků zde hraje zásadní roli cesta prvního kontaktu s alergenem. Pokud ke kontaktu s ním dochází cestou porušené kožní či slizniční bariéry, nastává rozvoj Th2-mediovaného zánětu. Naopak perorální podání navozuje toleranci k potenciálnímu alergenu. Rizikovým faktorem pro rozvoj alergie tedy mohou být například masťové základy organického původu obsahující sezamový či kokosový olej.
Anamnéza jako klíčový faktor stanovení diagnózy
Z pohledu diagnostiky atopických onemocnění hraje klíčovou roli pečlivě zpracovaná anamnéza pacienta. Je nutné prokázat souvislost mezi kontaktem s potenciálním alergenem a rozvojem klinických obtíží. K potvrzení anamnestických dat následně využíváme laboratorní vyšetření – kožní testy s alergenem, stanovení pro alergen specifických IgE protilátek v séru, testy aktivace bazofilů nebo eliminačně-expoziční testy. Zejména v případě atopické dermatitidy a potravinové alergie je nutné nespoléhat se jen na laboratorní techniky. Pokud se patogeneze účastní převážně buněčné elementy, nastupují příznaky hypersenzitivní reakce s delším časovým odstupem od kontaktu s alergenem a specifické IgE protilátky nemusejí být vůbec zachyceny. Proto je nutné nezapomínat na eliminačně-expoziční testy, které jsou schopny potenciální alergen bezpečně identifikovat.
Tak jako je komplexní změna funkce imunitního systému atopika, musí být komplexní jeho terapie. Klíčem k úspěšné léčbě atopických onemocnění je správná diagnostika, adekvátní edukace pacienta a jeho okolí o principech léčby a pravidelná kontrola jejího efektu.
Terapie atopické dermatitidy
V případě atopické dermatitidy je základem topická terapie – pravidelné promazávání vhodnými emoliencii, okluze a dále lokální protizánětlivá léčiva. Zde se uplatňují topické steroidy, které jsou preferovány v léčbě akutního vzplanutí onemocnění. Dále s efektem využíváme imunomodulačního efektu kalcineurinových inhibitorů takrolimu a pimekrolimu, které jsou vhodné pro dlouhodobou topickou nemoc kontrolující léčbu. Pro potlačení svědivky se osvědčila selektivní antihistaminika. U pacientů s prokázanou senzibilizací na inhalační alergeny je indikována alergenová imunoterapie. U pacientů s bronchiálním astmatem je možno podat také antileukotrieny.
I přes veškerou snahu jak lékaře, tak pacienta dochází k relapsům onemocnění nebo je aktivita choroby trvalá. Zde potom nastupuje systémová imunosupresivní terapie. Vstupně pro akutní vzplanutí indikujeme systémovou kortikoterapii. Ta však v dlouhodobém hledisku přináší široké spektrum nežádoucích účinků. Proto je preferována terapie cyklosporinem A, případně azathioprinem, metotrexátem nebo mykofenolát mofetilem. I tato různorodá skupina imunosupresiv vykazuje paletu závažných nežádoucích účinků. Je nutná monitorace renálních funkcí, jaterních transamináz a krevního obrazu. Velká skupina pacientů je navíc netoleruje. Pro pacienty se středně těžkou a těžkou atopickou dermatitidou bez adekvátní odpovědi na podávanou léčbu či nesnášenlivostí konvenční systémové imunosupresivní terapie je rezervována cílená terapie biologiky. Ta jsou indikována a aplikována v centrech pro léčbu atopické dermatitidy. Jejich seznam je jednoduše dohledatelný na internetu.
Aktuálně lze do zánětlivé kaskády atopické dermatitidy zasáhnout na úrovni signalizačních drah IL-4/IL-13 pomocí monoklonální protilátky dupilumab. Lék ve formě subkutánní injekce je dostupný pro děti od 6 let věku a dospělé. V klinickém hodnocení léku bylo dosaženo též významného zmírnění symptomů bronchiálního astmatu či chronické rinosinusitidy s nosní polypózou, pro jejichž léčbu je dupilumab též registrován. Novinkou na poli inovativní systémové léčby atopické dermatitidy jsou JAK1 inhibitory, určené pro dospělé pacienty se středně těžkým až těžkým onemocněním. Díky inhibici aktivace druhých poslů u receptorových domén pro TSLP, IL-4/IL-13, IL-22, IL-31 a interferonu gamma mají komplexní protizánětlivý efekt. Jejich výhodou je perorální cesta podání. Aktuálně jsou k dispozici molekuly abrocitinib, barocitinib, upadacitinib. Tato léčiva jsou s úspěchem užívána i v terapii revmatické artritidy, ankylozující spondylitidy či psoriázy.

Závěrem
Je nutno znovu zopakovat, že atopická dermatitida není pouze lokálním a kosmetickým problémem. Zatěžuje pacienta nejen po stránce fyzického diskomfortu, ale má i významný vliv na celkovou kvalitu života a nese s sebou velké psychické trauma. Je třeba si také uvědomit, že je projevem systémového prozánětlivého stavu a málokdy se vyskytuje sama. Často je sdružena s dalšími chorobami atopického pochodu. Je nutno na ni pohlížet komplexně a multioborově. Důležitá je úzká spolupráce dermatologa s alergologem, pneumologem, otorinolaryngologem a v neposlední řadě též klinickým psychologem. Základním kamenem je však správná edukace pacienta o jeho onemocnění a způsobu léčby, pravidelná kontrola efektu a adherence k navržené terapii.
Zdroje:
- Langan S. M., Irwine A. D., Weidinger S. Atopic dermatitis. Lancet. 2020; 396 (10247): 345–60.
- Paller A. S., Spergel J. M., Mina-Osorio P., Irvine A. D. The atopic march and atopic multimorbidity: Many trajectories, many pathways. J Allergy Clin Immunol. 2019 Jan; 143 (1): 46–55; doi: 10.1016/j.jaci.2018.11.006. Epub 2018 Nov 17. PMID: 30458183.
- Hill D. A., Spergel J. M. The atopic march: Critical evidence and clinical relevance. Ann Allergy Asthma Immunol. 2018 Feb; 120 (2): 131–137; doi: 10.1016/j.anai.2017.10.037. Erratum in: Ann Allergy Asthma Immunol. 2018 Mar 9; PMID: 29413336; PMCID: PMC5806141.
- Brunner P. A., Silverberg J. I., Guttman-Yassky E. et. al. Increasing Comorbidities Suggest that Atopic Dermatitis Is a Systemic Disorder. J Invest Dermatol. 2017 Jan; 137 (1): 18–25; doi: 10.1016/j.jid.2016.08.022.
- Tsakok T., Marrs T., Mohsin M., Baron S., du Toit G., Till S., Flohr C. Does atopic dermatitis cause food allergy? A systematic review. J Allergy Clin Immunol. 2016 Apr; 137 (4): 1071–1078; doi: 10.1016/j.jaci.2015.10.049. Epub 2016 Feb 18. PMID: 26897122.
- Silverberg J. I. Comorbidities and the impact of atopic dermatitis. Ann Allergy Asthma Immunol. 2019 Aug; 123 (2): 144–151; doi: 10.1016/j.anai.2019.04.020. Epub 2019 Apr 26.
- Gustafsson D. Development of allergies and asthma in infants and young children with atopic dermatitis – a prospective follow-up to 7 years of age. Allergy 2000; 55: 240–5.
- Watson W. and Kapur S. Atopic dermatitis. Allergy Asthma Clin Immunol 2011; 7 Suppl 1 (Suppl 1): S4.
Foto: https://www.farmakoterapie.cz/c7390/prichazi-prulom-v-lecbe-atopicke-dermatitidy